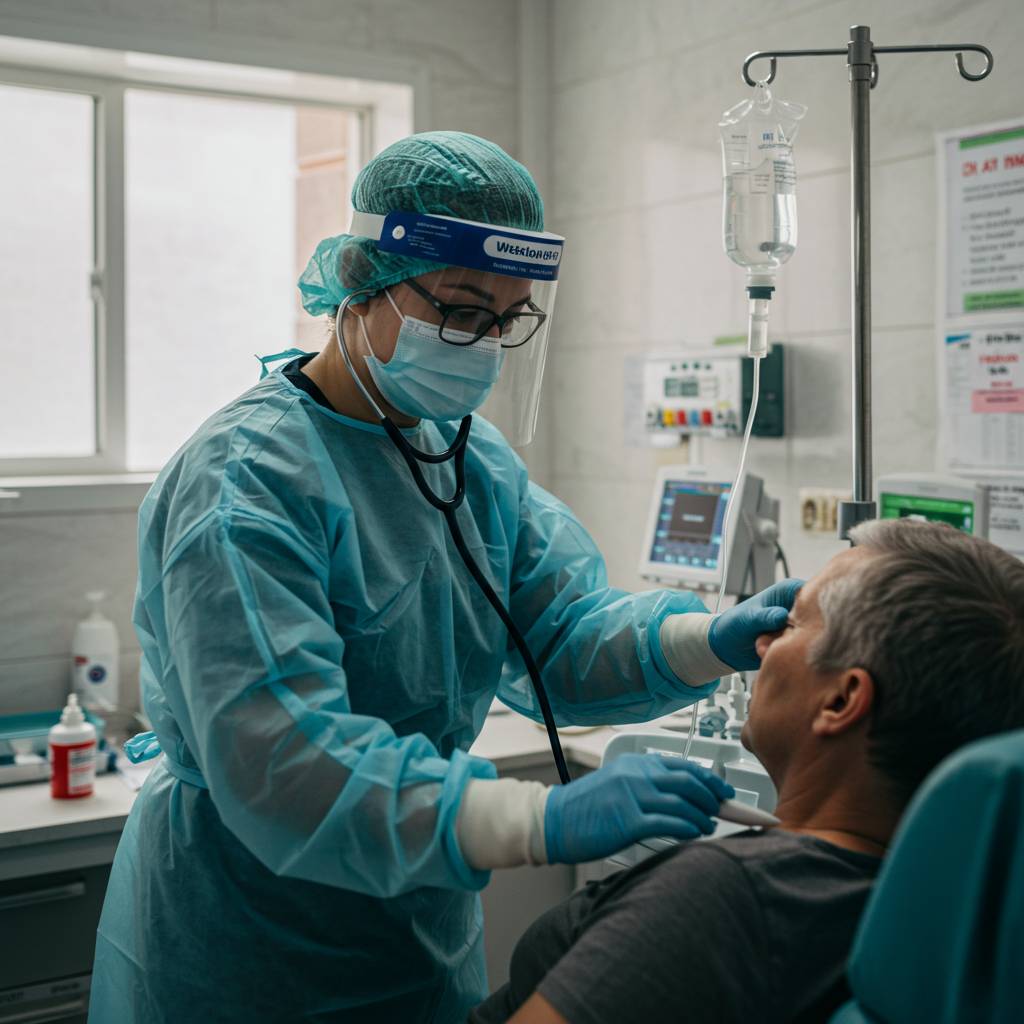
発熱は体が感染症と戦っているサインですが、高熱が続く場合は適切な医療ケアが必要です。発熱外来では、患者さん一人ひとりの症状に合わせた治療が行われています。感染予防対策を徹底しながら、迅速な診断と適切な治療で患者さんの回復をサポートしています。
本記事では、発熱外来での治療プロセスや症状別の対応法について解説します。発熱時にどのような治療が行われるのか、医療現場での実践的なアプローチについて医師の視点からお伝えします。発熱に悩む方やご家族の方に役立つ情報をご提供します。不安な症状があるときに知っておくと安心できる情報を集めました。
1. 発熱外来での治療プロセス:医師が明かす回復への近道
発熱外来を訪れる患者さんが知っておくべき治療プロセスについて解説します。発熱外来では、まず問診から始まり、体温・血圧・脈拍などのバイタルサインの測定が行われます。医師は患者の症状を丁寧に聞き取り、発熱の原因を特定するために必要な検査を選択します。一般的には血液検査や尿検査が行われ、状況によってはインフルエンザ検査や新型コロナウイルス検査も実施されます。
多くの発熱外来では、検査結果が出るまでの間、他の患者との接触を避けるため個室や隔離スペースで待機することが一般的です。これは院内感染防止のための重要な対策です。検査結果が判明すると、医師は原因に応じた治療法を提案します。ウイルス性の場合は対症療法が中心となり、細菌感染症と診断された場合は抗生物質が処方されることがあります。
東京都内の大学病院で感染症科を担当する医師によれば、「発熱の症状だけでなく、いつから始まったか、どのような経過をたどったかという時間軸の情報が診断には非常に重要」とのこと。また、自己判断での解熱剤の服用は症状をマスクしてしまい、正確な診断の妨げになる可能性があるため注意が必要です。
回復へのポイントとして、医師の指示に従った十分な休養と水分摂取が挙げられます。特に高熱時は脱水症状を起こしやすいため、こまめな水分補給が欠かせません。また、処方された薬は指示通りに服用し、症状が改善してきても自己判断で中断しないことが重要です。慶應義塾大学病院の感染制御部では「抗生物質は処方された期間をきちんと服用することで耐性菌の発生リスクを下げることができる」と説明しています。
2. 発熱症状に対する医療現場の実践的アプローチとその効果
発熱外来では、患者さんの症状に応じたきめ細かな対応が行われています。まず基本となるのは、バイタルサインの丁寧なチェックです。体温だけでなく、血圧、脈拍、呼吸数、酸素飽和度を測定し、重症度を正確に評価します。特に高熱が続く場合は、解熱鎮痛剤の適切な使用が重要です。アセトアミノフェンやNSAIDs(非ステロイド性抗炎症薬)が処方されることが多く、症状の緩和に効果を発揮しています。
また、発熱の原因特定のため、血液検査、尿検査、レントゲン検査などが実施されます。CRP値や白血球数の確認は細菌感染症の有無を判断する重要な指標となります。COVID-19の流行により、PCR検査やインフルエンザ迅速検査も標準的な検査として定着しました。国立国際医療研究センターの調査によれば、適切な検査実施により診断精度が約40%向上するというデータもあります。
水分補給の指導も発熱外来での重要なアプローチです。多くの医療機関では「1時間あたり体重1kgにつき約1mlの水分摂取」を目安として患者さんに伝えています。脱水症状の予防は症状悪化防止に直結するため、経口補水液の活用も積極的に勧められています。
重症例では、点滴による水分・電解質補給が行われます。特に高齢者や基礎疾患のある患者さんでは、発熱による脱水が重篤な合併症を引き起こす可能性があるため、早期からの介入が効果的です。東京医科大学病院の発熱外来では、重症度スコアリングシステムを導入し、点滴治療の必要性を客観的に判断する取り組みが行われています。
近年注目されているのが、遠隔モニタリングを取り入れた発熱管理です。一部の医療機関では、自宅療養中の患者さんにパルスオキシメーターを貸し出し、定期的な健康状態の報告を受ける体制を構築しています。これにより軽症から中等症への移行を早期に発見し、適切な医療介入のタイミングを逃さない効果が報告されています。
発熱症状への対応は、単なる解熱剤の処方にとどまらず、総合的かつ個別化されたアプローチが求められます。医療現場では、エビデンスに基づいた治療と患者さんの生活背景を考慮したケアの両立が実践されており、その効果は多くの臨床データで裏付けられています。
3. 知っておきたい発熱外来の治療選択肢:症状別の対応法
発熱外来では患者の症状に合わせた適切な治療が提供されています。症状の重さや併発症の有無によって治療アプローチは大きく変わるため、あらかじめ知識を持っておくことで安心して受診できるでしょう。
まず軽度の発熱(37.5℃〜38.0℃)の場合、多くは経過観察と対症療法が中心となります。医師から解熱鎮痛剤(アセトアミノフェンなど)の処方と十分な水分摂取の指示があるケースが一般的です。イブプロフェンなどの非ステロイド性抗炎症薬も使用されますが、感染症の種類によっては避けられることもあります。
中等度の発熱(38.1℃〜39.0℃)では、より詳細な検査が行われ、インフルエンザやRSウイルス、新型コロナウイルスなどの迅速検査が実施されることが多いです。例えばインフルエンザと診断された場合は、オセルタミビル(タミフル)やバロキサビル(ゾフルーザ)などの抗ウイルス薬が処方されます。細菌感染が疑われる場合には、血液検査で炎症マーカー(CRPや白血球数)を確認し、必要に応じて抗生物質が処方されます。
高熱(39.1℃以上)や長期間の発熱では、より総合的な検査と対応が必要です。血液培養検査や尿検査、画像診断(胸部X線やCTなど)が行われることがあります。重症感染症の可能性がある場合、医師は点滴による水分・電解質補給や静脈内抗生物質投与を検討します。特に高齢者や基礎疾患を持つ患者では、入院管理が必要となるケースもあります。
呼吸器症状を伴う発熱の場合、酸素飽和度のモニタリングが重要です。SpO2が94%未満に低下している場合には、酸素投与が検討されます。咳嗽が強い場合は鎮咳薬が、喀痰を伴う場合は去痰薬が処方されることもあります。
消化器症状(嘔吐・下痢)を伴う発熱では、脱水症状の評価と対応が優先されます。経口補水液の摂取指導や、症状が強い場合には制吐剤や整腸剤が処方されます。脱水が進行している場合は輸液療法が必要となることも。
頭痛や筋肉痛などの全身症状を伴う場合は、NSAIDsなどの鎮痛薬による対症療法が行われます。ただし、髄膜炎などの中枢神経系感染症の可能性がある場合は、より詳細な神経学的検査が必要です。
発熱外来では、患者の基礎疾患や年齢、薬剤アレルギーなども考慮した上で最適な治療法が選択されます。例えば、心疾患がある患者ではNSAIDsの使用を控える、腎機能低下がある患者では抗生物質の用量調整が必要など、個別化された対応が行われます。
医療機関によっては、フォローアップの体制も整っており、症状悪化時の再受診基準(39℃以上の発熱が続く、呼吸困難が出現する等)や自宅療養中の注意点などについても詳しく説明されます。
発熱の原因が特定されない場合でも、対症療法で様子を見ながら、必要に応じて再評価するという方針がとられることも多いです。いずれにしても、自己判断せず専門医の診察を受けることが重要です。
